
CMD als Indikation zur Implantologie
Sichere Abstützung für Problemfälle: ein Beitrag von Dr. Christian Köneke (Bremen)
Einleitung
Die CMD ist eine übergeordnete Bezeichnung einer heterogenen Erkrankungsgruppe. Sie erfordert eine sorgfältige Planung bei der prothetischen Rekonstruktion unter Einbeziehung der Craniosacralen Mechanismen und der dorsalen Abstützung.
Generell gilt als Indikation zur Implantologie bei CMD-Patienten:
- fehlende Stützzone
- Vermeidung der Verblockung der Gaumennaht
- Vermeidung großer Brücken zur Vermeidung von Molarenintrusionen aufgrund zu hoher Belastung
Drei Fallbeispiele sollen die Indikationen erläutern.
Kasuistiken
Freiendsituation:
Anamnese der 59-jährigen Patientin:
- Schmerzen im linken Arm seit ca. einem Jahr
- Depotinjektionen in die linke Schulter durch Orthopäden sei ohne Erfolg geblieben
- Im Zusammenhang mit dem Beschwerdebild vom Orthopäden verordnete Physiotherapie sei einseitig von der Patientin abgebrochen worden, da keine Besserung ersichtlich war.
- rezidivierende HWS-Blockierungen
- Spannungskopfschmerz
- Brücke UK links mit Monoreduktor sei vor zwei Jahren neu angefertigt worden
- Bisher keine Gewöhnung an die neue okklusale Situation.
- Überweisung durch Orthopäden zur zahnärztlichen Abklärung einer CMD und ggf. deren Therapie
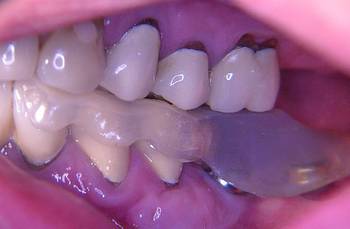
Abb. 1
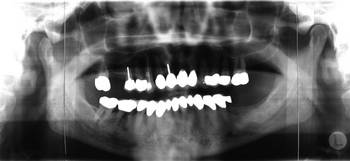
Abb. 2
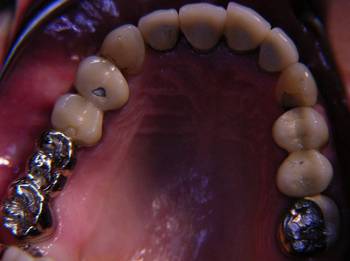
Abb. 3
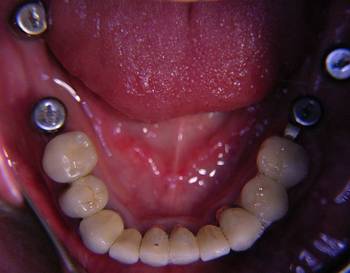
Abb. 4
Die Patientin wurde zunächst im Rahmen einer manuellen Strukturanalye untersucht und befundet.
Es ergaben sich folgende Auffälligkeiten bei erhöhter Muskelaktivität im Kausystem:
- retrale Zwangsbisslage mit übergeordneten Wechselwirkungen
- kraniale Gelenkkompression rechts und links
- partielle anteriore Discusverlagerung mit instabiler Reposition rechts und links als Ausdruck der Kranialverlagerung der Kondylen
- Entgleisung eines adaptierten Gleichgewichts durch neue UK-Seitenzahnversorgung
Die Patientin wies zum Zeitpunkt der Untersuchung keine stabile Abstützung im Molarenbereich auf. Der Monoreduktor auf der linken Seite im Unterkiefer war durch seine gingivale Lagerung nicht in der Lage, die Kaukräfte adäquat auf den Alveolarfortsatz weiterzuleiten und führte durch die Resilienz der Schleimhaut und das dadurch bedingte Einsinken bei funktioneller und besonders bei parafunktioneller Belastung zur Kompression des linken Kiefergelenkes. Das rechte Kiefergelenk wurde durch Molarenbeweglichkeit aufgrund einer parodontalen Problematik ebenfalls bei Belastung komprimiert. Die initiale Therapie hatte sich daher zunächst mit der stabilen Abstützung im Molarenbereich zu beschäftigen. Eine dem Erkrankungsbild der CMD gerechte Abstützung war aus o.g. Gründen nur durch eine beidseitige Implantation zu erreichen. Im rechten Unterkiefer wurden zuvor die parodontal erkrankten Zähne 6 und 7 extrahiert. Nach der Freilegung drei Monate post Implantationem wurde eine CMD-Schiene direkt auf die Gingivaformer aufgelegt.
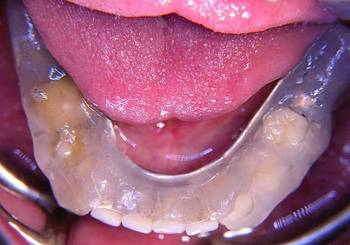
Abb. 5
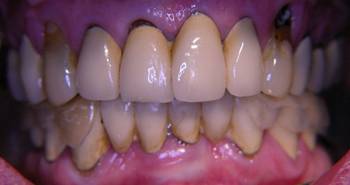
Abb. 6
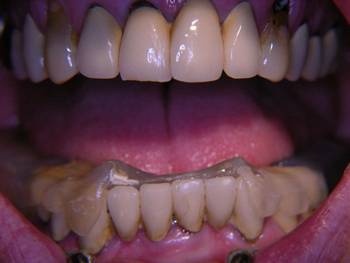
Abb. 7
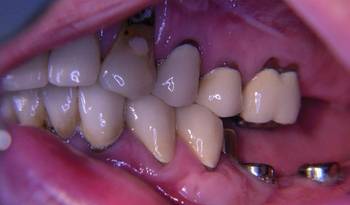
Abb. 8
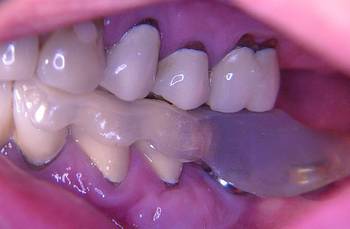
Abb. 9
Die so erreichte stabile Abstützung der Schiene wurde zur Dekompression beider Kiefergelenke genutzt. Mit Hilfe craniosacraler Osteopathie und manueller physiotherapeutischer Techniken wurden in insgesamt 20 Sitzungen je 40 Minuten über einen Zeitraum von sieben Monaten die Gewebe des stomatognathen Systems der Patientin relaxiert und mobilisiert und durch unmittelbar an die Physiotherapie anschließende Einschleiftermine für die Schiene das jeweils erreichte Zwischenergebnis der zentrischen Unterkieferposition stabilisiert. Es folgten sechs therapiefreie Monate, während derer die Patientin die CMD-Schiene dauerhaft ohne weitere Korrekturen trug, um die dauerhafte Stabilität des Therapieergebnisses abzuwarten. Die erreichte Stabilisierung wurde in Form einer Erneuerung der bestehenden Prothetik bei Überkronung sämtlicher Zähne und Implantate stabilisiert.
Die Abbildungen 11-13 zeigen den Zustand nach Okklusaler Rehabilitation in statischer und dynamischer Okklusion:
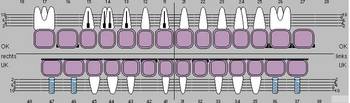
Abb. 10
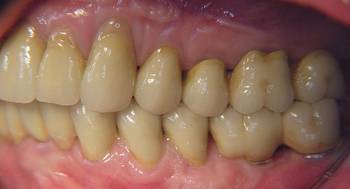
Abb. 11
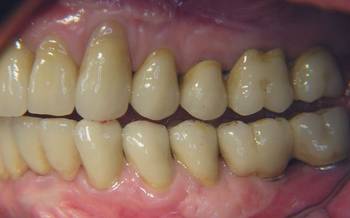
Abb. 12
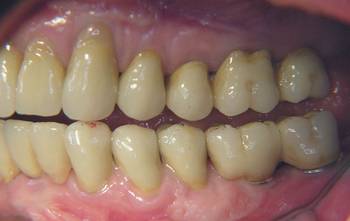
Abb. 13
Vermeidung der Molarenintrusion bei Seitenzahnlücken:
Die selbe Patientin stellte sich drei Jahre nach Eingliederung des Zahnersatzes mit einer akuten Exazerbation der chronischen apikalen Parodontitis am Zahn 16 vor. Auf die Revision der Wurzelfüllung war bei der ersten okklusalen Rehabilitation aus Gründen der Beschwerdefreiheit verzichtet worden. Der Zahn wurde extrahiert und durch ein Implantat ersetzt. Der Ersatz des bereits fehlenden Zahnes 15, der bislang durch eine Brücke ersetzt wurde, erfolgte ebenfalls durch ein Implantat. Der verbleibende Zahn 17 wäre im Rahmen der Einheilphase der Implantate auch bei einer gingival gelagerten provisorischen Versorgung voraussichtlich nicht in der Lage gewesen, der massiven okklusalen Belastung ohne Intrusionsgefahr standzuhalten. Aus diesem Grund erfolgte zusätzlich die Insertion von drei provisorischen Implantaten zur Befestigung von zwei verblockten provisorischen Kronen. Ergänzend zur gängigen Auffassung, dass ein Dezementieren von endständigen Kronen einer großen Brücke im Molarenbereich (insbesondere im UK) allein im Zusammenhang mit einer knöchernen Torsion steht, vertritt der Autor die Auffassung, dass mindestens ein zweites Moment, nämlich die Intrusion des endständigen Pfeilerzahnes, durch Belastung hinzukommt, wenn nicht sogar entscheidender ist. Dieser Intrusionsgefahr, insbesondere bei CMD-Patienten, kann durch eine implantologische Lösung des Lückenschlusses begegnet werden. Die Auffassung des Autors wird durch die Beobachtung gestützt, dass bei Einarbeiten von Teilungsgeschieben in eine große Brückenkonstruktion ein Auseinanderwandern des Geschiebes in Form des Absinkens des endständigen Molaren bei gleichzeitiger geringgradiger Lockerung des mesialen Brückenankers regelmäßig beobachtet wird. Die Intrusionsgefahr ergibt sich insbesondere aus dem Missverhältnis zwischen noch zur Verfügung stehender Wurzeloberfläche und in den Knochen einzuleitender Kraft bei Verlust von Zähnen im Stützzonenbereich.
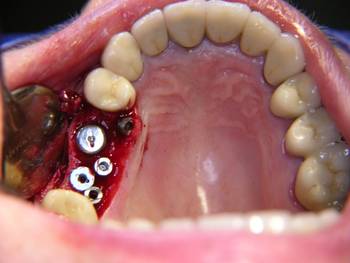
Abb. 14
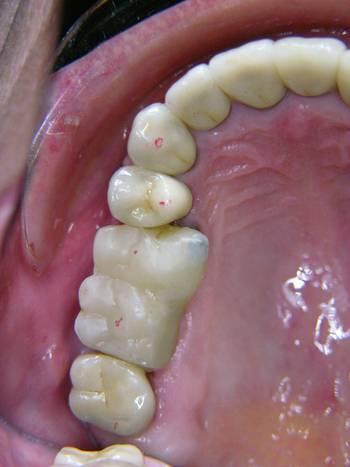
Abb. 15
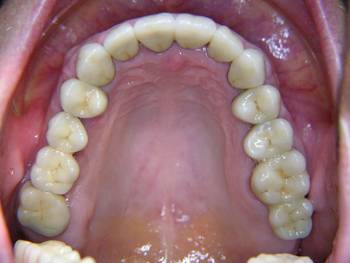
Abb. 16
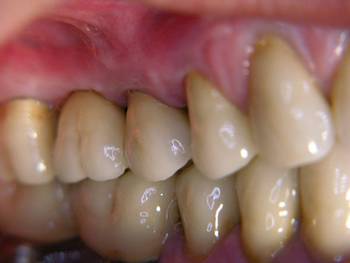
Abb. 17
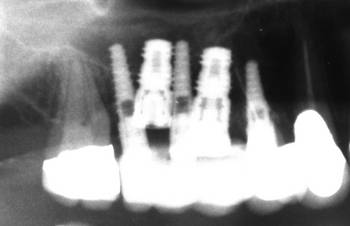
Abb. 18
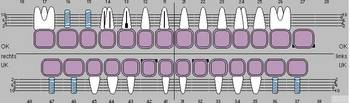
Abb. 19
Vermeidung der Verblockung der Gaumennaht:
Im Rahmen des Craniosacralen Rhythmus wird eine lebenslange Beweglichkeit der Schädelnähte postuliert. Für zahnmedizinisch-prothetische Versorgungen entscheidend ist hier die mediane Gaumennaht. Zeitweise berichten Patienten nach Eingliederung von über die Mittellinie hinausgehenden OK-Frontzahnbrücken von diffusen Spannungsgefühlen, die durch Einschleifmaßnahmen nicht beherrschbar sind. Die Ursache ist hier in einer Verblockung der medianen Gaumennaht mit einer Störung des Craniosacralen Rhythmus zu sehen. Das Entfernen solcher spannungsbehafteter OK-Frontzahnbrücken führt in einigen Fällen zu einer Spontanbesserung.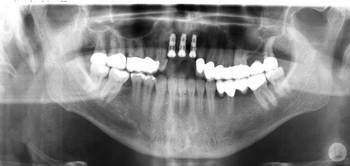
Abb. 20
Die Lösung des Problems bietet hier die Einzelzahnimplantation im OK-Frontzahnbereich. Eine Implantation nur der endständigen Pfeiler mit Ersatz der übrigen fehlenden Frontzähne durch eine Brücke würde zu einer noch starreren Verblockung der Gaumennaht führen als eine zahngetragene Brücke, weil bei Implantaten aufgrund der Ankylosierung selbst die Eigenbeweglichkeit der natürlichen Pfeiler aus dem Parodontium fehlt. Die Tatsache, dass viele Patienten mit OK-Frontzahnbrücken kein Spannungsempfinden verspüren zeigt, dass im Allgemeinen eine Kompensation möglich ist. Spätestens bei Auftreten von Spannungsbeschwerden bei über die Mittellinie hinausgehenden OK-Brücken sollte jedoch die Einzelzahnimplantation mit freier medianer Gaumennaht gewählt werden. Eine Aufklärung des Patienten über die mögliche Problematik vor Insertion einer OK-Frontzahnbrücke ist als sinnvoll anzusehen.
Literatur:
- A. Carano, P. Leone, A. Carano (2001): Orthodontic Finalization Strategies in Dysfunctional adult Patients. The Journal of Craniomandibular Practice 19 (3): 195-213.
- A. Köneke, C. Köneke et al. (2004): Die interdisziplinäre Therapie der Craniomandibulären Dysfunktion, Quintessenz-Verlag: 75.
- H. Kayser, C. Köneke et al. (2004): Die interdisziplinäre Therapie der Craniomandibulären Dysfunktion, Quintessenz-Verlag: 93.
- C. Köneke et al. (2004): Die interdisziplinäre Therapie der Craniomandibulären Dysfunktion, Quintessenz-Verlag.
- E. Litwak, R. Legrand, A. Fontaine, J. Charpentier (1997): Traitement des Dysfonctions crânio-mandibulaires: Artheroscopie, Occlusodontie, Kinésithérapie. Rev Med Liege 52 (8): 520-525.
- V. Thieme, C. Köneke et al. (2004): Die interdisziplinäre Therapie der Craniomandibulären Dysfunktion, Quintessenz-Verlag: 23.
